Psoriasis ist eine chronische Hauterkrankung nicht infektiösen Ursprungs. Laut Statistik leiden 3, 7 % der Weltbevölkerung an Schuppenflechte. Die Leute nennen die Krankheit "Plattenepithelflechte".
Psoriasis ist nicht geschlechtsabhängig, sie ist nicht ansteckend; am häufigsten entwickelt es sich im Alter von 14-27 Jahren. Die Krankheit ist durch das Auftreten von roten, plaqueartigen Schuppen (Fleck) gekennzeichnet, die mit weißen Schuppen bedeckt sind. Ein Fleck (oder mehrere Flecken) kann sich überall am Körper befinden, am häufigsten jedoch an Stellen mit dünner, trockener Haut: Ellbogen, Knie, unterer Rücken, Kopfhaut.
Die Flecken sind unterschiedlich groß und unterschiedlich verändert: bei manchen Patienten wird nur eine Reizung der Haut bemerkt; bei anderen Patienten sind große Hautareale betroffen, was mit Beschwerden, Juckreiz, Schmerzen, Schlaflosigkeit und verminderter Lebensqualität einhergeht.
Psoriasis ist eine chronische Krankheit, die durch Phasen von Exazerbationen (Ausschläge) und Remission (verminderte Symptome) gekennzeichnet ist.
Psoriasis erschwert oft eine Schwangerschaft.
Ursachen von Psoriasis
Psoriasis ist ein systemischer Prozess, der nicht nur die Haut, sondern den gesamten Körper betrifft. Die Ursachen der Psoriasis sind nicht vollständig geklärt, es wird jedoch davon ausgegangen, dass es mehrere gibt: neurogen (Stress), erblich, infektiös, viral, gemischt (Hautschädigung mit Staphylokokkenpenetration in Kombination mit einem der oben genannten Gründe) usw. In diesem Fall wird die zelluläre und humorale Immunität aktiviert und ein autoimmuner Prozess der Zellschädigung, hauptsächlich der Hautzellen (Epidermis), ausgelöst.
Neben der Aktivierung der Immunität wird der Stoffwechsel gestört. Die Krankheit wird durch eine belastete Erbschaft verschlimmert. Dadurch wird die Erneuerung (Regeneration) der Zellen um das 3-5-fache beschleunigt: Auf der Haut bilden sich Psoriasis-Plaques.
Ohne rechtzeitige Behandlung verschlimmert sich die Verletzung: Flecken auf der Haut wachsen, knacken, infizieren sich; Nägel werden zerstört, Gelenke sind betroffen usw.
Die Lebensqualität eines Patienten mit Psoriasis hängt zu 80 % von einer rechtzeitigen Diagnose und einer adäquaten Behandlung ab.
Wir listen noch einmal die Faktoren auf, die zum Auftreten der Krankheit beitragen:
- schlechtes Erbe. Wissenschaftler haben 9 Gene identifiziert, die die Entwicklung der Krankheit bestimmen, aber ihr Zusammenspiel ist unklar. Es ist allgemein bekannt, dass die Psoriasis in 15% der Fälle von Verwandten der 1. und 2. Generation vererbt wird;
- Stress, nervöse Anspannung, Depression. Es ist erwiesen, dass Stress in 70 % der Fälle eine Verschlimmerung der Psoriasis verursacht;
- hormonelles Ungleichgewicht;
- Dysbiose;
- Stoffwechselstörungen, Drogensucht;
- Kolitis und parasitäre Infektionen (Darmwürmer, Lamblia, Darminfektionen usw. );
- Virusinfektionen;
- Streptodermie; Candidose der Haut;
- Allergien
Symptome der Psoriasis
Im Anfangsstadium erscheinen Psoriasis-Ausschläge als rote Plaques (Flecken) mit schuppigen Schuppen. Das Auftreten einer Hautplaque wird von starkem Juckreiz begleitet. Unter den Schuppen befindet sich eine dichtere Schicht (Keratin).
Hier sind die 6 Hauptformen der Psoriasis; jedes hat seine eigenen Symptome:
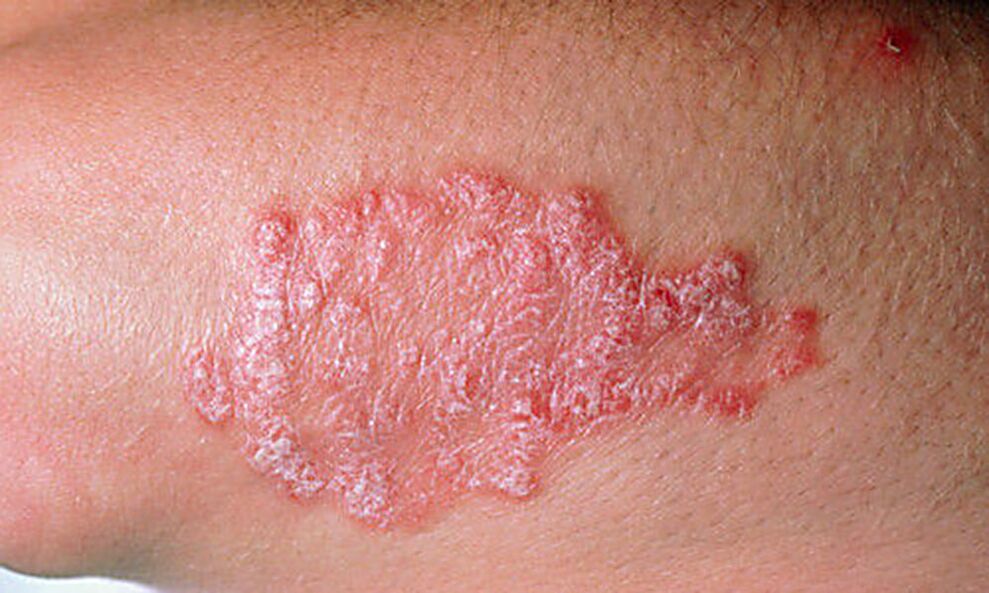
Plaque-Psoriasis tritt bei 85 % der Patienten auf. Es zeichnet sich durch trockene, rosafarbene Hautausschläge aus, die mit silbrigen Schuppen bedeckt sind. Die Haut in den betroffenen Bereichen schält sich oft ab; An dieser Stelle gibt es rote Flecken, die während des Traumas bluten. In 60 % der Fälle verschmelzen die Plaques zu großen Plaques.
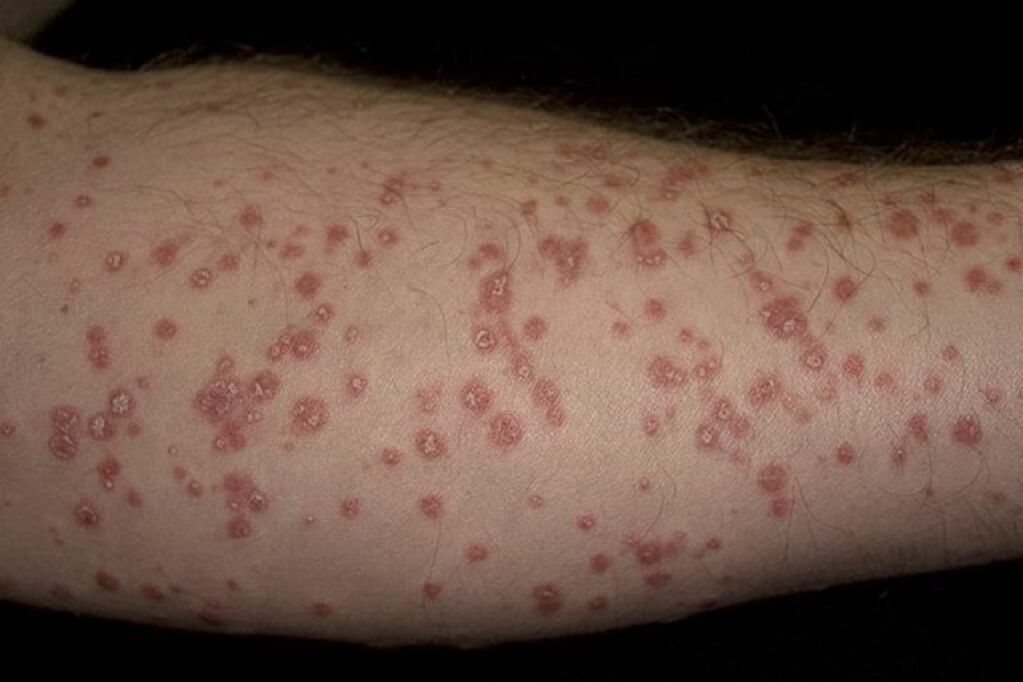
Psoriasis guttata ist durch viele kleine, trockene Läsionen in Form von rosa Tröpfchen gekennzeichnet, die über die Hautoberfläche aufsteigen. Die Hautausschläge befinden sich an den Oberschenkeln, Beinen und betreffen große Bereiche des Körpers. In 60 % der Fälle verschlechtert sich die Psoriasis guttata nach einer Streptokokkeninfektion.
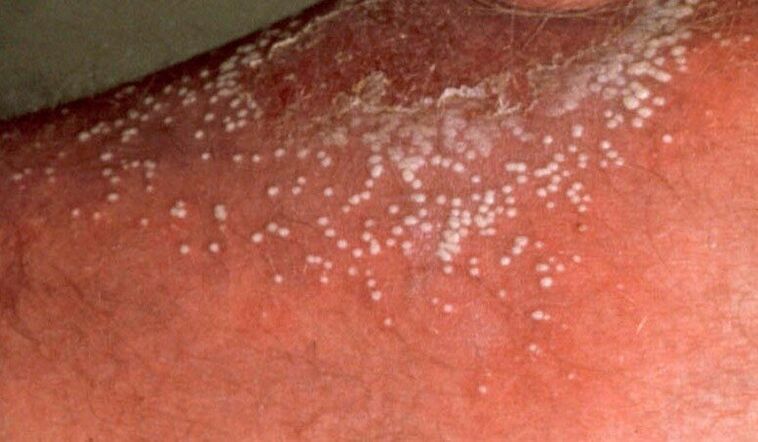
Psoriasis pustulosa ist an Blasen auf der Haut zu erkennen, die mit klarer Flüssigkeit gefüllt sind. Die Blasen sind von roter und ödematöser schuppiger Haut umgeben. Am häufigsten sind die Beine und Oberschenkel betroffen.
Psoriasis der Beugeflächen äußert sich in Form von glatten, nicht schuppigen roten Flecken, die sich im Bereich der Hautfalten befinden - der Seitenfläche der Oberschenkel, der Achselhöhlen und des Bereichs der äußeren Genitalien . Durch mechanische Reizung (physiologische Reibung) werden die Flecken verletzt, bluten und sickern.
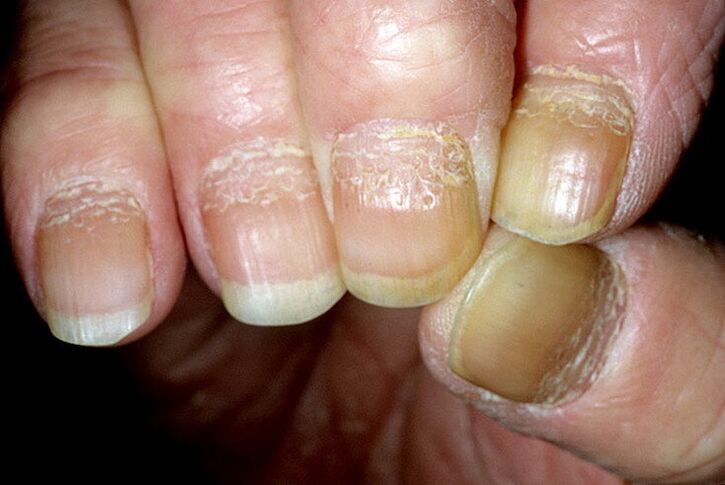
Nagelpsoriasis äußert sich durch Verfärbungen, Flecken und Querlinien auf den Nägeln. Die Haut um die Verletzung herum ist verhärtet. Mit fortschreitender Krankheit schält sich der Nagel ab, verdickt sich und trocknet dann aus oder fällt ab.
Psoriasis-Arthritis (15 % der Fälle). Alle Gelenke sind betroffen, häufiger jedoch die kleinen - die Phalangen der Hände und Füße. Die Finger werden wie Würste. Die gemeinsame Psoriasis führt zu einer Schleimbeutelentzündung, einer Behinderung einer Person.
Lassen Sie uns getrennt über Kopf- und Ellbogenverletzungen sprechen.
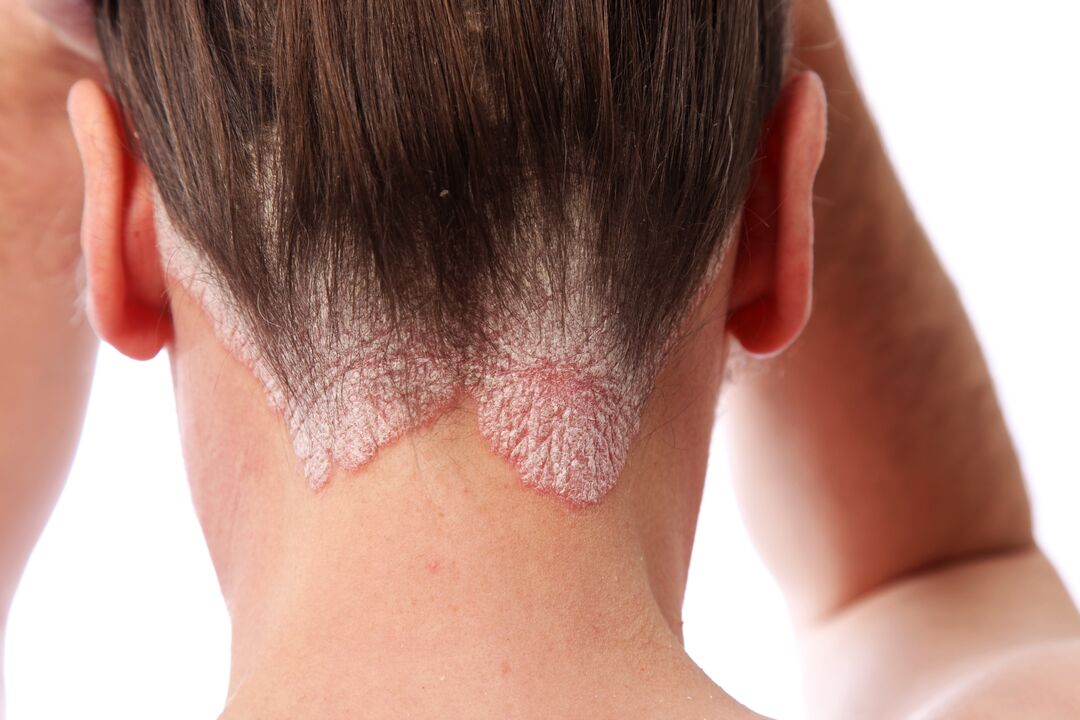
Psoriasis der Kopfhaut (hauptsächlich der Kopfhaut) ist die häufigste Form der Krankheit. Es ist am häufigsten in jungen Jahren. Es manifestiert sich als schuppige rote Flecken, die jucken und jucken. Rötungen sind fast immer spürbar, verursachen emotionale Belastungen und führen zur sozialen Isolation einer Person.
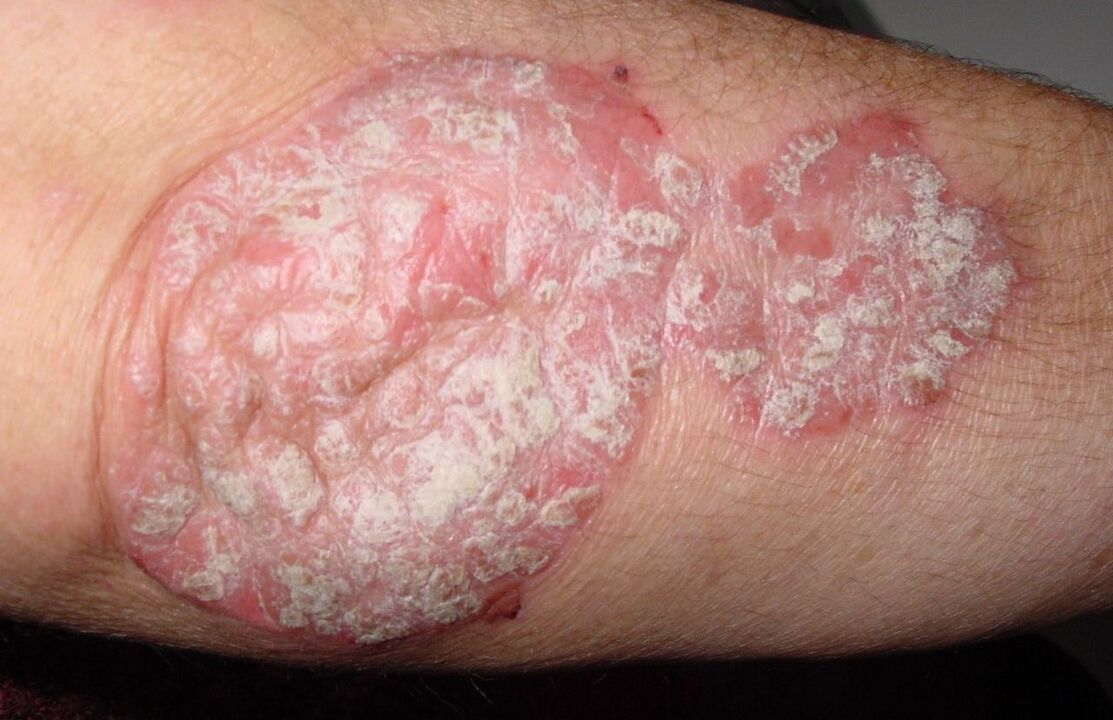
Psoriasis am Ellenbogen ist eine Erkrankung von Menschen mittleren Alters. Es äußert sich in Form von Hautausschlägen an den Streckseiten der Ellenbogengelenke. Der Ausschlag breitet sich nach außen aus und verdichtet sich - es bildet sich eine große Plaque (Plaque), die mit silbrigen Schuppen bedeckt ist, die sich leicht ablösen. Zusammen mit den Schuppen wird ein dünner Schutzfilm freigesetzt, der die blutende Oberfläche freilegt. In 80% der Fälle verschwinden die Flecken ohne Behandlung von selbst, aber manchmal verdicken sie sich (Alter) und bleiben jahrelang bestehen, was zu Psoriasis-Läsionen im Ellenbogengelenk führt.
Psoriasis-Diagnose
Die Diagnose und Behandlung der Psoriasis wird von einem Dermatovenerologen durchgeführt.
Aufgrund der charakteristischen Hautveränderungen ist die Diagnose einer Psoriasis einfach. Als zusätzliche Laboruntersuchungen werden ein allgemeiner Bluttest und eine Rheumafaktor-Bestimmung verwendet. Zur Diagnose einer Psoriasis-Arthritis ist eine Konsultation beim Rheumatologen und eine Röntgenaufnahme der betroffenen Gelenke indiziert. In seltenen Fällen wird zur Differentialdiagnose eine Hautbiopsie durchgeführt.
Psoriasis muss von ähnlichen Hautkrankheiten unterschieden werden: Seborrhoe, Lupus usw.
Psoriasis-Behandlung
Psoriasis ist eine chronische Erkrankung mit Phasen der Exazerbation (Wiederauftreten von Hautausschlägen) und Remission (Verschwinden von Hautausschlägen). Es ist unmöglich, sich für immer von Psoriasis zu erholen. Es kann die Remission verlängern und die Intensität von Exazerbationen reduzieren.
Nur in 40% der Fälle ist es möglich, sofort eine wirksame Behandlung zu finden. Manchmal dauert es Monate und Jahre. Daher wird Psoriasis zu Hause behandelt, außer bei schweren Exazerbationen und Komplikationen. Die Wirksamkeit der Behandlung wird durch die Art der Psoriasis, das Alter, Begleiterkrankungen usw. beeinflusst. Bei einem leichten Psoriasis-Grad werden topische Präparate verschrieben - Salben und Cremes auf Basis von:
- Glukokortikosteroide;
- Zink;
- Teer;
- Salicylsäure;
- Vitamin D3.
In schweren Fällen von Psoriasis (25% der Hautoberfläche sind betroffen, Gelenkschäden) und der Unwirksamkeit der lokalen Behandlung wird eine komplexe Therapie verordnet:
- Zytostatika, die die epidermale Zellteilung hemmen;
- Immunmodulatoren, die Immunantworten normalisieren;
- Glukokortikosteroide, die Stoffwechselprozesse regulieren und Entzündungen reduzieren;
- nichtsteroidale entzündungshemmende Medikamente (um juckende Haut zu reduzieren);
- Multivitamine.
Physiotherapie wird verschrieben: ultraviolette Bestrahlung, Kryotherapie, Plasmapherese, Hirudotherapie. Auch Hausmittel kommen zum Einsatz: Salben auf Basis von Schöllkraut und Schmalz, Mädesüß und Vaseline, Bienenwachs und Schmalz. Um die Immunität zu normalisieren, trinken sie hausgemachten Haferflocken-Kwas, einen Aufguss aus Lorbeerblättern und eine Abkochung von Dill.
Die Ernährung, insbesondere bei Exazerbationen der Psoriasis, spielt eine wichtige Rolle. Scharfe und süße Speisen sind von der Diät ausgeschlossen. Fast Food und Alkohol sind verboten. Die Ernährung muss ausgewogen sein, reich an Vitaminen und Mineralstoffen.
Um Exazerbationen der Psoriasis zu vermeiden, müssen Sie Ihre Gesundheit verbessern, Stress, Unterkühlung und saisonale Krankheiten vermeiden.
Hier sind die einfachen Regeln, um Exazerbationen der Psoriasis zu verhindern:
- trocknen Sie die Haut nicht zu stark aus;
- vermeiden Sie längere Sonneneinstrahlung;
- Hautläsionen vermeiden;
- Stress vermeiden;
- nicht rauchen oder Alkohol missbrauchen.
Ist Schuppenflechte ansteckend?
Es gibt keinen einzigen nachgewiesenen Fall einer Psoriasis-Übertragung durch eine erkrankte Person während des Haushalts oder anderen Kontakten. Daher wird angenommen, dass Psoriasis nicht ansteckend ist.
An welchen Arzt soll man sich wenden
Um eine rechtzeitige Behandlung zu beginnen und die Ausbreitung der Psoriasis zu verhindern, wenden Sie sich an einen Dermatovenerologen. Bei Vorliegen einer Psoriasis-Arthritis ist eine Konsultation mit einem Rheumatologen angezeigt.























